社会保障格差の時代へ 日本社会の底が抜ける(上)より <<<続く
資本主義経済という社会システムの中では、すべての商品・サービスは「市場」によってその金銭的価値を判断される。労働力も除外の対象ではない。労働基準法や最低賃金法などによって、労働条件や都道府県ごとの労働単価の最低基準は担保されているものの、「事業者にもたらされる利益」「負うべき責任」によって、最低基準以上の給与・待遇に一定の差が生じるのは、やむを得ないことだといえる。
ただし、格差を生じさせてはいけないものもある。
それが行政サービスだ。特に、年金、医療、介護などの社会保障は憲法に保障された生存権に基づくセーフティネットであり、全国民が公平・公正に利用できなければならない。
しかし、いま、その社会保障の格差が一気に広がろうとしている。
前回述べた、人口動態のアンバランスに基づく世代間格差に加えて、これからその大きな要因となるのが、地域包括ケアシステムの導入による「医療・介護」の地域格差の拡大だ。
社会保障格差を生み出す地域格差の拡大
「医療介護は、全国どの市町村で暮らしていても同じサービスが受けられる」
そう思っている人が多いだが、実際は「子育て支援策」と同じように、住んでいる自治体によって、高齢者が受けられるサービスの内容やその手厚さ、費用負担には違いがある。介護保険料などはその一例で、第一号被保険者の保険料は自治体によって2.7倍の差がある。介護保険法に基づく介護サービスに関しても、「これまでは、ある程度は同じだった…」というだけで、この2025年からは、住んでいる地域・市町村によって、高齢者が受けられる介護・看護サービスは大きく変わってくる。
それが「地域包括ケアシステム」だ。
戦後、老人介護は、老人福祉法に基づいて社会福祉法人が行う「老人福祉事業」としてスタートし、全国一律の基準で施設整備が行われてきた。2000年に介護保険法がスタートし、福祉介護から介護サービスになったが、その流れを引き継ぎ、国(厚労省)が施設・サービス整備計画・運営の基準・指針を示し、都道府県や市町村は、その基準に沿って介護サービスや施設整備を行うという方式が続けられてきた。
これを「全国共通ケアシステム」という。
北海道から沖縄まで、どの都道府県・市町村に住んでいても、厚薄・優劣がなく、全国民が同程度のサービスを受けられるということを目的としたものだ。
しかし、この画一的な全国共通ケアシステムでは、それぞれ自治体の地域特性や地域ニーズに対応したきめ細かい介護計画を推進することができない。高齢化率や要介護高齢者数が同程度であっても、「独居世帯・高齢夫婦世帯の割合が高い」「低所得・貧困層が多い」「人口が密集している・広範囲に小規模の集落が点在している」など、地域によって抱える介護課題は違うからだ。
そのため、限られた介護資源(人材・財源)の中で、介護課題、地域課題に即した効率的・効果的な介護計画を作成するには、それぞれの基礎自治体(市町村)が中心となり、高齢者医療、介護政策のプランニング、マネジメントを行う「地域包括ケアシステム」への移行が必要だとされたのだ。そう言われると、「地域に密着した地域ニーズに即した医療介護体制を整えるべき」と多くの人が賛意を示すだろう。
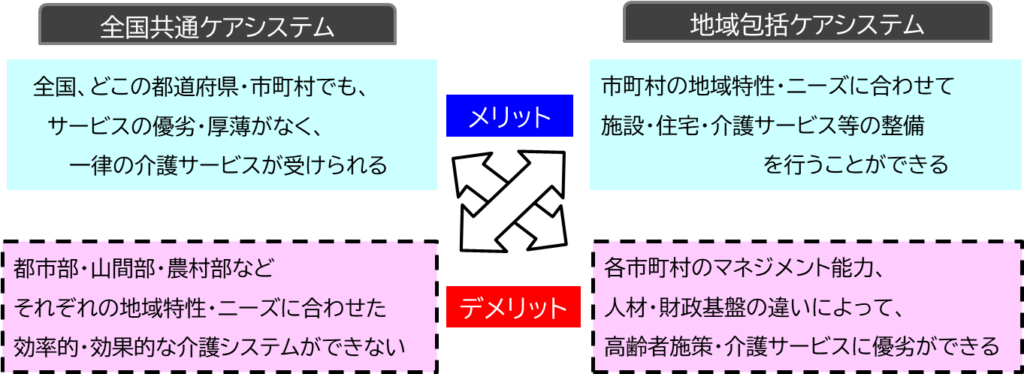
ただ、そこにはメリットだけではなく、デメリットもある。
それは、住んでいる市町村の介護資源(財政・人材)、マネジメント能力よって、受けられる高齢者サービスの質や内容、費用に格差が生まれるということだ。
社会保障 地域格差の拡大の先にあるもの
地域包括ケアシステムを、一言で言えば「高齢者施策の地方分権」だ。
「保険者である市町村や都道府県が地域の自主性や主体性に基づき、地域の特性に応じて作り上げて行くことが必要」とされている。これを確実なものとするため、2013年の介護保険法改正で、「地域包括ケアシステムの推進の責任者は自治体」という文言が追加されている。
ここには、高齢者の介護対策だけでなく、介護予防、医療、福祉、住まいなど、高齢者、要介護高齢者対策すべてが含まれることになる。この地域包括ケアシステムへの移行が発表されたのが2005年の介護保険法改正時、2025年までを準備期間、移行期間としている。そして、この2025年からは、それぞれの自治体で、限られた財源、限られた人材の中で、地域特性・介護ニーズに沿った効率的・効果的な対策を講じていかなければならないということだ。
しかし、それは、そう簡単な話ではない。
ひとつは人の確保の問題だ。
前回、支える側の「20歳~64歳人口」と支えられる側の「85歳以上人口」のアンバランスの拡大について述べたが、これは自治体によって大きな差がある。
表は、都道府県別の「85歳以上人口一人当たりの生産年齢人口割合」の推移を示したものだ。東北や山陰地方では、2040年には比率は3~4程度。市町村レベルになると、比率が2.0以下になる自治体が167と一割に達し、1.0以下という85歳以上人口が20~64歳人口を上回るところが6つある。

都市部でも、これから人口のアンバランスが一気に進む。
東京では2020年には15.9人だったのが、2040年には10.2人、神奈川や埼玉では6.8、6.4と一気に半分以下となる。京都や大阪、福岡などの他の大都市でも、5.3、5.9、6.3と、いまの秋田や高知と同程度かそれ以下の比率となる。東京都内においても、多摩市(13.55⇒4.82)や福生市(11.08⇒3.77)など近郊の市では一気に三分の一となる。23区内でも練馬区では(13.40⇒6.69)となる。
これを読んでいただいている方は、是非、自分の働いている市町村、暮らしている市町村が、2040年にはどの程度の人口動態、人口比率になるのか、調べてみることをお勧めする。恐らく、目を覆わんばかりの数字がでてくるはずだ。
いまでも、「必要な回数の訪問介護が受けられない」など、介護人材不足に頭を抱えているのは都市部だ。それは介護以外にもたくさん仕事があるからだ。今後、「保険料を支払っても介護を受けられない」という介護難民が、都市部で激増することになるだろう。
もう一つは、財政の問題だ。
介護保険の財政負担割合を示したのが下の円グラフだ。
これを縦に割ると、税負担が50%(国庫負担25%+自治体負担25%)、保険料負担が50%(第一号保険料27%+第二号保険料23%)と税負担・保険料負担が折半になっていることは知られている。
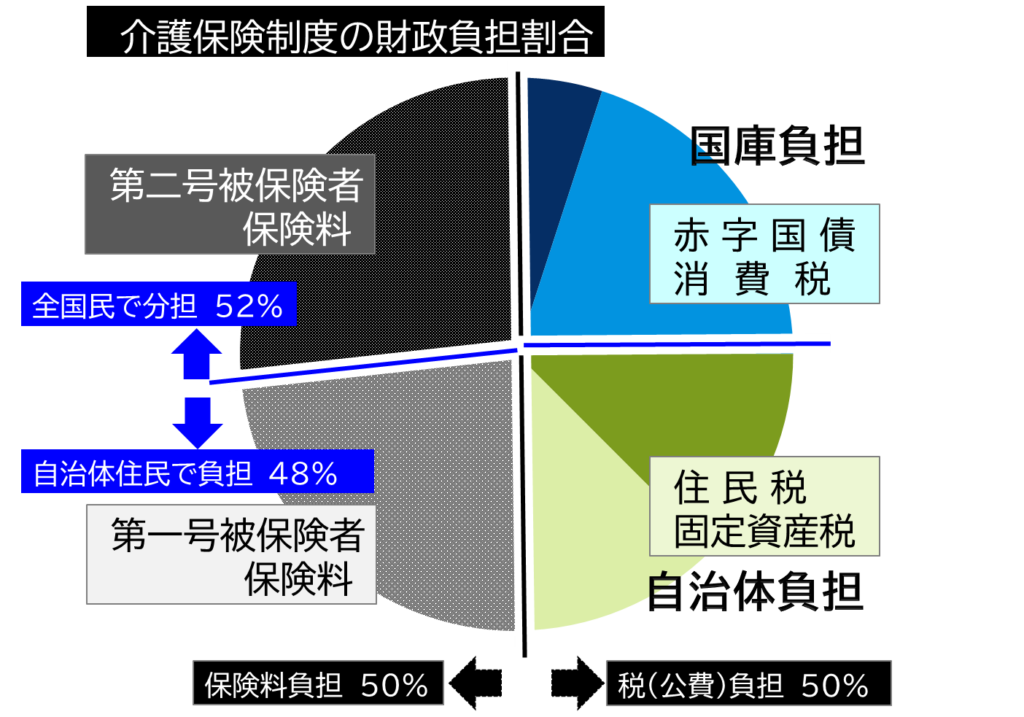
この円を横に割ると、全体の52%(国庫負担25%+第二号保険料27%)は全国民で平準して負担しているが、残りの48%(自治体負担25%+第一号保険料23%)は、それぞれの各自治体の住民だけで負担することになっている。
経済や景気への動向など難しい問題はあるものの、上部の赤字国債の発行や消費税の増税は制度上は可能だ。第二号被保険者の保険料の値上げも障害者サービスと統合することにより、被保険者をいまの40歳から20歳以上することもできる。
しかし、これから東京以外の労働力人口が激減する中で、下部の住民税や固定資産税の増税や、年金生活者の第一号保険料の値上げ・徴収には限界がある。つまり、それぞれの自治体の財政状況、人口動態によって、高齢者の医療介護、住まいなどの施策は大きな格差ができるということだ。
いま、介護人材不足、介護労働の待遇改善に「介護報酬を見直せ」という声が高まっている。しかし、国にはその気は全くない。なぜなら、全国で介護人材が不足しているといっても、都道府県・市町村によって過不足の状況には差があるからだ。「介護報酬は全国一律の最低基準」「介護人材が不足しているなら、それぞれの自治体単独で上乗せ補助事業を行え」というのが厚労省の本音だ。それができなくて介護人材不足になっても、国・厚労省の責任ではなく、それぞれの自治体の責任だというが「地域包括ケアシステム」だ。
もちろん、そんなことができる財政が裕福な自治体は東京に限られている。いや、東京でも、今後介護需要が激増するため、長期的に単費で補助を続けることは難しいだろう。
逆に、大半の自治体はこれから「地域包括ケアシステム」の中で、エリア単位でのサービス種別・利用頻度の限定、自己負担の値上げなど、高齢者の介護医療費の徹底的な圧縮を進めていかなければならない。それができない自治体は財政破綻することになるからだ。
「日本の財政は破綻しない」「介護保険や医療保険は社会保険なので破綻しない」と得意満面で語る人が増えているが、医療や介護費用の増加によって、国の財政や社会保険が破綻しないは、その安全弁としてはじめに自治体が破綻するからだ。現在、自治体が破綻したのは北海道の夕張市だけだが、そのリスクがあるのは小規模の市町村だけでなく、すでに財政悪化が叫ばれている京都や千葉、北九州などの中核都市、政令指定都市も含まれる。
自治体が破綻すれば、最高の介護医療保険料で、最低基準の住民サービスに陥る。
2040年には、自治体の半数が消滅危機に陥るとされているが、その引き金を引くのが、この地域包括ケアシステムによる医療介護の地域格差の拡大だ。言い換えれば、介護保険法や健康保険法があっても、要介護高齢者、後後期高齢者になった時に、半数の自治体で望む医療や介護を受けられなくなる可能性があるということだ。
その毒が全国に回れば、「国の財政B/Sは~」などと言ってはいられなくなる。
続く <<<社会保障格差の時代へ 日本社会の底が抜ける(下)
<<< 介護のニュースを読む、ベクトルを掴む (TOPへ) >>>

























この記事へのコメントはありません。