高齢期の生活には、危険がいっぱいだ。
視力や筋力、バランス感覚、骨密度の低下により転倒骨折しやすく、高血圧や糖尿病、動脈硬化などの生活習慣病によって、脳梗塞・心筋梗塞が発症する可能性も高い。高齢者の生活上の転倒転落や誤嚥窒息、入浴時のヒートショック等による死亡事故件数は、交通事故による死亡者数の九倍に上る(消費者庁調べ)

振り込め詐欺、還付金詐欺などの特殊詐欺の被害者の八割は60歳以上であり(犯罪白書)、火災で逃げ遅れて亡くなる人も65歳以上が全体の七割、特に81歳以上の高齢者が全年齢階層に置ける平均の3.9倍と突出している(消防白書)。
介護保険が始まる前は、「介護が必要になっても、親族の介護を受けて、住み慣れた自宅で生活したい」と考える人は多かったが、最近は「介護が必要になれば、介護サービスの整った高齢者住宅に入居したい」と考える人が増えている。後後期独居高齢者の増加、少子化による家族介護機能の低下、段差や隙間の多い日本家屋は高齢者に適していないことなど複合的な要因から、高齢者住宅の需要は高くなることは間違いない。
ただ、高齢者住宅の整備が必要とされる理由は、「需要の増加」だけではない。
三つの理由を挙げる。
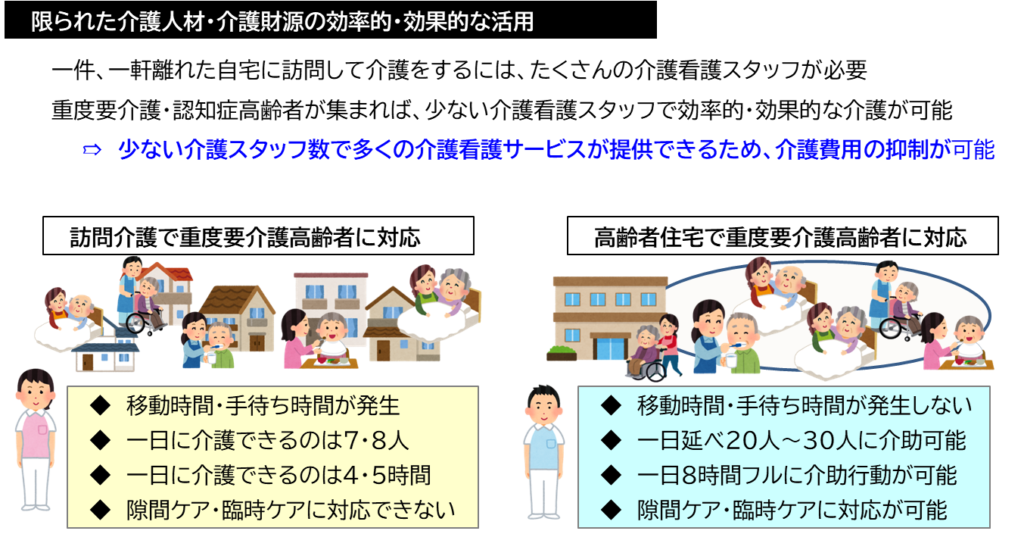
効率的・効果的な介護人材・財源の活用
一つは、社会介護資源の効率的・効果的な運用の視点だ。
訪問介護は、ケアプランで事前に決められた内容・時間に従い、一軒一軒自宅を回る。区分支給限度額に基づいて行われる訪問介護サービス(訪問介護員)一日の業務・サービスの状況は以下のようになる。
【八時出勤】
Aさん宅(排泄介助:8時半~9時)
Bさん宅(生活援助:9時30分~10時)
Cさん宅(食事介助+生活援助:11時~12時)
【食事休憩】
Dさん宅(生活援助:13時30分~14時)
Eさん宅(入浴介助:14時30分~15時30分)
Fさん宅(排泄介助:16時~16時30分)
【事業所に戻り報告・事務作業】
時間の短い排泄介助でも、訪問から準備、介助、片付け、退出まで一人当たり30分程度。調理から食事介助、入浴介助になると一時間の介助となる。
ケアプランによる個別契約に基づいて訪問介護は行われるため、サービス内容・介助時間は厳守しなければならない。そのため「早く終わったので、帰る」ということはできないし、それほどの余裕もない。異変があればケアマネジャーや家族に連絡、到着時に転倒していれば救急車を呼んで到着まで待っていなければならない。タブレット端末の進化によって事務作業は軽減されているが、移動時間や手待ち時間を考えると、常勤正社員(八時間労働)であっても、実際に介護に従事する時間は四~五時間程度、一日に訪問できる件数は七〜八件が限界だろう。これが、山間部や田舎であれば、移動時間により時間がかかるため、一日に二件~三件ということもある。
一方、介護付有料老人ホームの介護スタッフは、「午前:2階フロア担当」「午後:入浴介助担当」など勤務のシフトはあるが、「午前9時~9時半までAさんの排泄介助」というように、時間単位・マンツーマンで業務内容が決められているわけではない。
例えば、9時~10時の間にも、朝食の片づけをしながら、Aさん、Bさんの排泄介助をし、Cさんをベッドに寝かせ、居室内のポータブルトイレを掃除、シーツの交換、洗濯物を畳んだりしながら認知症のDさんやEさんを見守ったり、入浴するFさんに声掛けをしたりする。その間にGさんからコールがなれば、部屋に駆けつけることになる。
食事の時間も、HさんとIさんの間に座って食事介助をしながら、手が止まりがちのIさんに一部介助して、JさんKさんに「ゆっくり食べて下さいね」と見守り、声掛けしながら、配膳や下膳、服薬介助を行っている。チームで介護を行っているため、異変があれば看護師、生活相談員が対応する。
これは要介護高齢者の生活の質にも大きく関係している。
自宅で一人暮らしをする高齢者は、一日のうち、「9時~10時」「13時~13時半」「16時~17時」と訪問介護を三回受けても、それ以外の時間帯は誰もいない。一週間のうち月曜日、水曜日、金曜日とデイサービスを利用しても、それ以外の時間帯、特に夜の時間帯は誰もいない。
重度要介護状態になって自力排泄がむずかしくなると、「11時に排泄を失敗したけれど、次の13時まで訪問介護を待っていなければならない」「夜中にお腹の調子が悪く便がでたけれど次の昼まで訪問介護が来ない」ということになってしまう。トイレで転倒、骨折して動けなくなったり、頭が割れるように痛くなっても、次の訪問介護が来るまで、我慢しなければならない。
一方、介護スタッフが常駐している高齢者住宅では、スタッフコールを押せば24時間365日、スタッフが対応してくれるし、「頭が割れるように痛い」「転倒して動けない」となれば、看護師が様子を見てくれたり、場合によって救急車を呼んでくれるので安心だ。
これは、介護人材・介護財源の有効利用にもつながる。
十人の重度要介護、認知症高齢者がバラバラに暮らしていると、一日一人の介護スタッフで対応することはとてもできない。一日、30分程度、訪問するのが限界だ。しかし、高齢者住宅に集まって生活すれば、各戸を回る移動時間や手待ち時間が発生しないため、訪問介護員の半分以下の介護スタッフ数で、きめ細かい介護サービスを提供することができる。介護費用の大半は人件費であることから、介護費用の削減にも、また介護の待遇改善にも直結する。
「支えられる人口」と「支えられる人口」のアンバランスが拡大する中、限られた人的・財的資源をどのように効率的・効果的に活用するのかは不可欠な視点だと言える。


























この記事へのコメントはありません。