看取りケアは、一人の人間の生死に関わる非常に高度なケアであり、法的にも制約が多く、かつ精神的に非常に高いストレスのかかるケア。安易に、「できる・できない」と答えを出す必要はなく、すべての高齢者住宅が腰を据えて、その未来に向けて真摯に取り組む必要がある
高齢者住宅開設者向け 連載 『社会価値・市場価値の高い高齢者住宅をつくる』 033
これからの高齢者住宅の介護システム検討の中で、避けて通れないのが「看取りケア」の議論です。
以前働いていた老人ホームで、本人(可能な人のみ)や家族に個別面談で聞き取りを行った時も、一人の家族を除き、ほぼすべての人が、「無理な延命治療はしてほしくない」「できれば老人ホーム内で…」との回答でした。もちろん、どのような治療を受けるのか、どこで終末期を迎えるのかは本人や家族が決めることであり、社会や国、医師が決めることではありません。ただ、高齢者住宅は「終の棲家」としての機能が求められている以上、その議論やシステム構築を積極的に行わなければなりません。
最近、NHKなど一部マスコミで、「看取りケアができる高齢者住宅は優秀」といった専門家の意見が報道されたことから、「看取りケア可能」という高齢者住宅は増えてきました。有料老人ホーム、サ高住など種別を問わず、8割の高齢者住宅が「看取り可能」としているという報道もあります。
しかし、「重度要介護になっても安心・快適」「医療依存度の高い高齢者OK」と同じで、実際に看取りケアがでるのは、多く見積もっても高齢者住宅全体の1~2%程度です。看取りケアとは何か、どのような介護・看護の体制が必要なのかもわからないまま、「看取りOK」とする高齢者住宅が増えている現状は非常に危険です。
高齢者の看取りケアとはなにか・・・
「看取りケアができる・・」という高齢者住宅の経営者、管理者は多いのですが、話しをすると、そもそも「看取りケアとは何か」をきちんと答えられない人が大半です。
これは事業者だけでなく、ケアマネジャーや関連サービス事業者、また行政の担当者でも同じです。
「高齢者住宅内でなくなること」「入院させない、救急車を呼ばないこと」と答える人が多く、中には「急変によって朝、高齢者住宅内で亡くなっていたから…」と、その事例を上げる人もいます。
しかし、それは、まったく看取りケアではありません。
高齢者住宅や特養ホームでの看取りケアとは、以下のように表されます。
病状の改善が見込めない高齢者に対して、本人や家族が望むことを前提に、入院による積極的な治療や延命治療は行わず、住み慣れた高齢者住宅内で最期の時を迎えてもらうためのケアのこと。
「看取りの場所を病院から自宅や高齢者住宅へ…」という人もいますが、これも全くの間違いです。
現在、ほとんどの高齢者は病院で亡くなっていますが、現在の病院で看取りケアを行っているわけではありません。「延命措置や持続的な治療行為の効果なく、死亡する」という高齢者が大半で、いわば看取りケアとは正反対のものです。
日本では緩和ケア病棟やホスピスなどを除き、24時間看護師がいる老健施設でも、また病院でも、「看取りケア」を行っているところ、できるところは非常に少ないのです。
看取りケアは、「終末期に合わせたケアができるか」という、介護、看護実務の話なのですが、いつの間にか「どこで亡くなるのか」という単なる場所の話に擦り替わっているです。
この誤解を後押ししているのが、介護報酬の「看取り加算」です。
| 看取り介護加算 対象要件 ◆ 常勤看護師を1名以上配置し、施設又は病院、訪問看護等の看護職員との連携による24時間の連絡体制を確保していること。 ◆ 看取り指針を定め、入所の際に本人・家族等に説明し同意を得ていること。 ◆ 看取りに関する職員研修を実施していること。 ◆ 医師が一般的な医学的知見に基づき回復の見込みがないと診断した場合であること。 ◆ 本人や家族等の同意を得て、介護計画を作成していること。 ◆ 医師、看護師、介護職員等が共同し、利用者の状態を、随時、本人や家族に説明し、同意を得て介護を実施していること。 ◆ 医師、看護師、介護職員等が協議の上、当該施設の看取り実績を踏まえ、適宜、看取りに関する指針の見直しを行うこと。 |
この看取り加算は、それぞれに内容に報酬単価は違いますが、特養ホーム、介護付有料老人ホーム、グループホームなど、日額包括算定の施設、住宅に適用されるものです。
上記のように、加算の基準は高くないこと、また「実際に看取りケアを行った場合にのみ、算定する」という特性があるため、ほとんどの事業者は届け出をしています。その結果、「看取り加算の届け出をしている=看取りケア・看取り介護を行っている」と、安易に考えてしまうのです。
しかし、実際は、そう単純な話ではありません。
上記の加算が取れる要件をクリアしているだけでは看取りケアはできません。それは、看取りケアは、非常に高度で、法的にも制約が多く、かつ精神的に非常に高いストレスのかかるケアだからです。
実際に、高齢者住宅で看取りケアを行うためには、二つの条件をクリアする必要があります。
① 看取りができる体制の整備
看取りケアを行うために、大きな障壁となるのが「夜勤帯での看取り」です。
昼間の時間帯は、介護スタッフの数も多く、看護師が常駐しているため、入居者が亡くなった場合、その専門知識や経験のある看護師が中心となって対応することができます。しかし、介護スタッフは医療行為ができませんし、「亡くなったのか、眠っておられるのか」さえ、正確な判断はできません。「なくなっているのに気づかず、オムツ交換した」という話もあるくらいです。
夜勤帯はほとんどの高齢者住宅で看護師が常駐していないだけでなく、通常の忙しい夜勤業務にプラスして、その看取りケアの対応を行わなければならないため、業務上も精神的にも過酷な勤務になります。
そのため、少なくとも、「24時間看護師の指示を仰ぐことができる」「24時間すぐに来てくれる訪問診療医と連携している」など、介護スタッフが安心して看取りケアができるだけの人員体制、システムを整えておく必要があります。また、亡くなられた場合、医師に連絡し、駆けつけてもらう必要がありますが、一人の医師だけでは、365日、24時間、いつでも対応するということはできませんから、複数の医師と連携する必要があります。
看取りケアの基礎は、「スタッフが頑張っている、頑張っていない」ではなく、「看取りケアができる体制、介護システムが構築できているか否か」です。
② 家族への説明・リスクの共有・同意
もう一つは、家族への説明・リスクの共有、看取りケアに関する同意です。
いつ亡くなるのかは誰にも予測できませんから、「本日の夜間に看取りケアを行う」というものではありません。「ここ一週間がヤマかなぁ・・」という程度のものであり、「入居者の死」に慣れていない介護スタッフは、その間、非常に高いストレスにさらされ続けます。
また、看取りは、家族にとっても、「親・親族の死」という重大局面です。冷静にその時を迎えられる人ばかりではありません。「眠るように穏やかな最後・・」という高齢者ばかりではなく、意識はなくとも、苦しそうな表情をしたり、急に息が荒くなったりということもあります。
その場合、ほとんどの家族は取り乱し、介護スタッフに対応を求めてきます。
自宅で家族が行う看取りと、高齢者住宅での看取りは全く違います。
家族や入居者に対して「看取りケアを行う」と約束することは、高齢者住宅が、昼夜を問わず、その看取りケアの提供責任とリスクを負うということです。
そのため、どのような可能性があるのか、どのようなケアを行うのか、どんな時に医師を呼ぶのかといった看取りケアの内容やそのリスクを含めた対応方法を、それぞれ対象者ごとに、議論、検討し、全スタッフに周知しなければなりません。更に、看取りケアの計画書類を作成し、ケアマネジャーや管理者同席のもとで、リスクや介護スタッフの業務の限界なども含め、医師からの十分な説明が必要になります。
看取りケアは人の生死に関わることですから、そうでなければ、亡くなられた後に「看取り対応可能と言いながら、適切な介護が行われなかった。何もしてくれなかった」と、事業者や介護スタッフ個人が訴えられる可能性もあるからです。
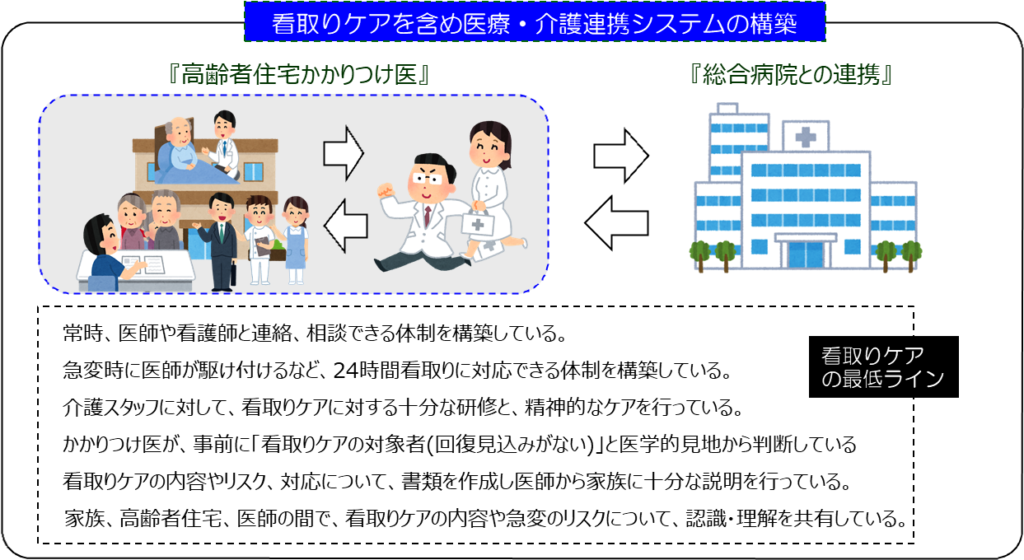
このように、看取りケアは、「延命措置」や望まない医療行為は行わないというだけで、「何もしないで自然死を迎えること」でも、単純に「救急車を呼ばないこと」でもありません。看取りケアは、人の生死の境にある高度なケアであり、そのためには手厚い介護システム、医療連携が必要です。スタッフに対する十分な研修や精神的なサポート、更には家族の看取りケアの理解やその見極めも必要となります。
看取りケアは、「終末期のみのケア」だけでなく、その研修、教育、事前の説明も含め、地道なノウハウの積み重ねが必要な、非常に手間がかかる高度なケアであり、「看取りケアやってます」と気楽に言えるほど、簡単なものではないのです。
しかし、現状、「看取りができる」と言っている、介護付有料老人ホームの実際の人員体制や夜勤体制を見ると、「本当にその体制で可能ですか?」と首をかしげるようなところは少なくありません。区分支給限度額方式のサ高住や住宅型の一部でも「看取り対応可」と標榜しているところもありますが、専用の介護スタッフさえ常駐しておらず、時間通りのポイント介助しかできないのに、誰が、どのように看取りをするのだろう・・と理解不能です。「そろそろお迎えが来そうです…」と本人がスタッフにコールをするとでも思っているのでしょうか。
高齢者住宅で入居者が急に亡くなった場合、「不審死」として警察がやってきますし、「最後にケアしたのはいつか」「事前に何を食べたのか」「いつまで生存を確認していたのか」など、介護スタッフにも事情聴取が行われます。厳しいようですが、その難しさやリスクも理解しないまま、「看取りでも、なんでもできる」と言っているところは、プロの目から見れば、入居者の生命や介護労働の安全性を脅かす素人事業者の極みだと言っても過言ではありません。
高齢者住宅は「終の棲家」を求める人が大半であること、また「無理な延命措置はしてほしくない」と考える家族、高齢者が増えていることから、「看取りケア」に対する期待は大きいと言えます。ただ、その解決には、これまで病院頼みだった「看取り」を在宅に戻すための、国民的な死生観の意識の変革も必要ですし、制度整備もまだ十分ではないため、そう拙速に答えを出せる問題ではないのです。
「できる、できない」と拙速に答えを出せるような問題ではなく、「看取り頑張っているところは素晴らしい」などというレベルの話ではありません。事業者だけでなく、国も家族も腰を据えて、その未来に向けて真摯に取り組むべき重要課題なのです。
要介護高齢者住宅の商品設計 ~建物設備設計の鉄則~
⇒ 高齢者住宅 建物設備設計の基礎となる5つの視点
⇒ 「安心・快適」の基礎は火災・災害への安全性の確保
⇒ 建物設備設計の工夫で事故は確実に減らすことかできる
⇒ 高齢者住宅設計に不可欠な「可変性」「汎用性」の視点
⇒ 要介護高齢者住宅は「居室」「食堂」は同一フロアが鉄則
⇒ 大きく変わる高齢者住宅の浴室脱衣室設計・入浴設備
⇒ ユニットケアの利点と課題から見えてきた高齢者住宅設計
⇒ 長期安定経営に不可欠なローコスト化と修繕対策の検討
⇒ 高齢者住宅事業の成否のカギを握る「設計事務所」の選択
要介護高齢者住宅の基本設計 ~介護システム設計の鉄則~
⇒ 「特定施設の指定配置基準=基本介護システム」という誤解
⇒ 区分支給限度額方式では、介護システムは構築できない
⇒ 現行制度継続を前提にして介護システムを構築してはいけない
⇒ 運営中の高齢者住宅 「介護システムの脆弱性」を指摘する
⇒ 重度要介護高齢者に対応できる介護システム 4つの鉄則
⇒ 介護システム構築 ツールとしての特定施設入居者生活介護
⇒ 要介護高齢者住宅 基本介護システムのモデルは二種類
⇒ 高齢者住宅では対応できない「非対象」高齢者を理解する
⇒ 要介護高齢者住宅の介護システム 構築から運用への視点
⇒ 介護システム 避けて通れない「看取りケア」の議論
⇒ 労働人口激減というリスクに介護はどう立ち向かうか ①
⇒ 労働人口激減というリスクに介護はどう立ち向かうか ②



























この記事へのコメントはありません。